Farmafichas
Onicomicosis
La onicomicosis es una infección fúngica crónica de las uñas de las manos o los pies, que puede estar causada por dermatofitos, levaduras o mohos no dermatofitos.
Actualización en patología
Definición y epidemiología de la onicomicosis
La onicomicosis es una infección fúngica crónica de las uñas de las manos o los pies que afecta en mayor medida a los adultos, aunque también pueden padecerla los niños. Puede estar causada por dermatofitos (tinea unguium), levaduras o mohos no dermatofitos1. Con una prevalencia aproximada del 5,5 %, se trata de la infección ungueal más frecuente a nivel mundial2,3.
Etiopatogenia de la onicomicosis
El 60 %-70 % de las onicomicosis están causadas por dermatofitos —el más frecuente en ellas es Trichophyton rubrum—. Estas dermatofitosis también se conocen con el nombre de tiña ungueal (tinea unguium)1.
Las causadas por mohos no dermatofitos —p. ej., Fusarium, Aspergillus, Acremonium, Scytalidiu y Scopulariopsis brevicaulis— representan aproximadamente el 20 % de las onicomicosis, y el 10 %-20 % corresponden a infecciones por levaduras4 —la mayoría, especies del género Candida1—.
La onicomicosis puede adquirirse1,5:
- por contacto directo de la uña con dermatofitos, levaduras o mohos no dermatofitos presentes en el ambiente (p. ej., en duchas públicas, suelos alrededor de piscinas o moquetas de hotel);
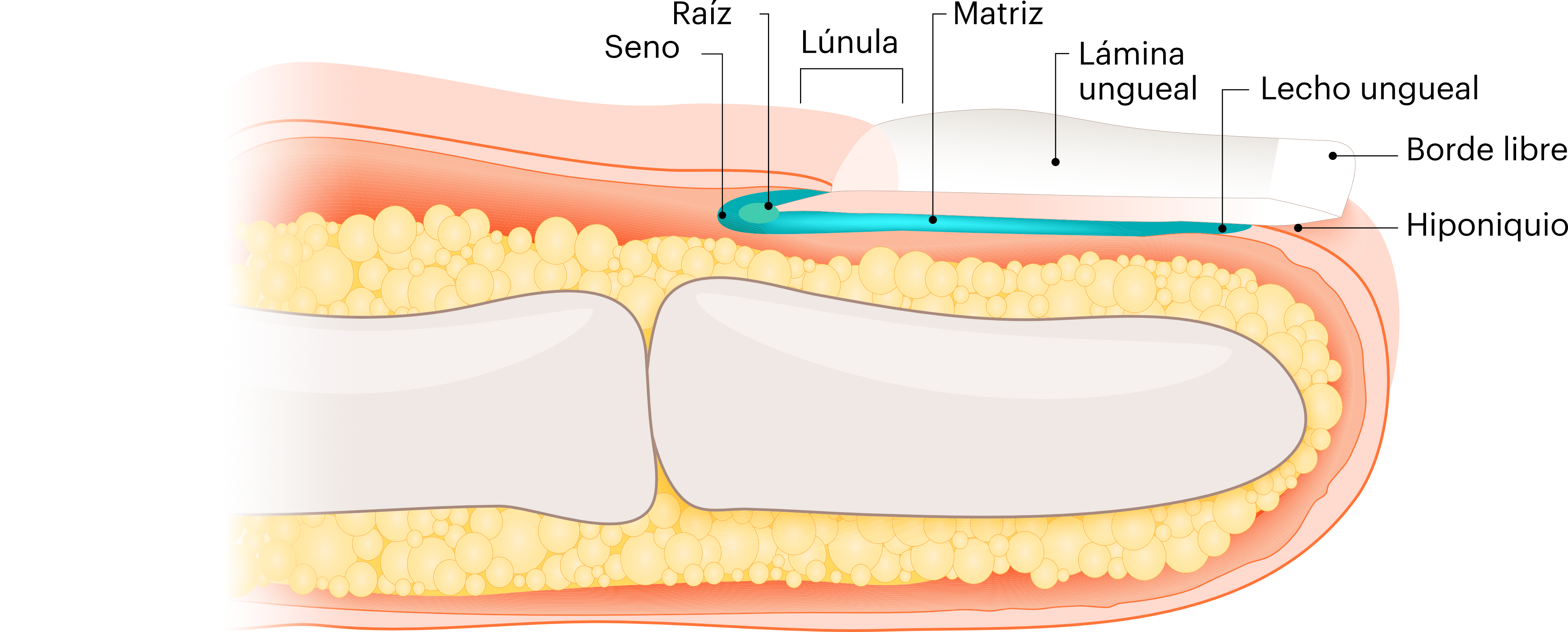
- por expansión de una infección fúngica en la piel (p. ej., tinea pedis o pie de atleta). En la mayoría de casos, la onicomicosis va precedida de una tinea pedis asintomática, seca e hiperqueratósica. Con el tiempo, el ambiente oscuro, húmedo y cálido del interior de los zapatos y la presión ejercida sobre la uña pueden dar lugar a microtraumatismos que rompen el hiponiquio (ver Figura 1), lo que permite la entrada de dermatofitos en el lecho ungueal.
Los dermatofitos viven en la queratina de los corneocitos de la piel, uñas y pelo. Gracias a la producción de queratinasas, infectan la zona interdigital, se esparcen por la suela hiperqueratósica y se extienden gradualmente hasta el hiponiquio ungueal. Una vez que se rompe el hiponiquio, los dermatofitos infectan el lecho ungueal y se diseminan proximalmente dando lugar a onicólisis (separación de la uña de su lecho) e hiperqueratosis subungueal.
Aunque hacen falta más estudios sobre el tema, se cree que la formación de biopelículas fúngicas —grupos de hongos rodeados de matriz extracelular y adheridos a un tejido, cuyas características facilitan la supervivencia de los organismos que los conforman— contribuye a la cronificación de las onicomicosis y a la aparición de resistencias al tratamiento1,2.
Factores de riesgo de onicomicosis
Entre los factores de riesgo de onicomicosis propuestos hasta el momento se encuentran los siguientes1:
- enfermedades dermatológicas: tinea pedis, psoriasis, hiperhidrosis;
- enfermedades concomitantes: diabetes, inmunosupresión, insuficiencia venosa, cáncer, arteriopatía periférica, obesidad, enfermedad inflamatoria intestinal;
- exposición: traumatismos, mal cuidado de las uñas, actividad deportiva, trabajo, tabaco, zapatos oclusivos;
- otros: edad avanzada, contacto con miembros del hogar infectados, predisposición genética, hallux valgus.
Signos y síntomas de la onicomicosis
La onicomicosis puede manifestarse con una variedad de anomalías ungueales, como decoloración, hiperqueratosis subungueal, onicólisis, división y destrucción de la placa ungueal1.
Se clasifica en los subtipos siguientes1:
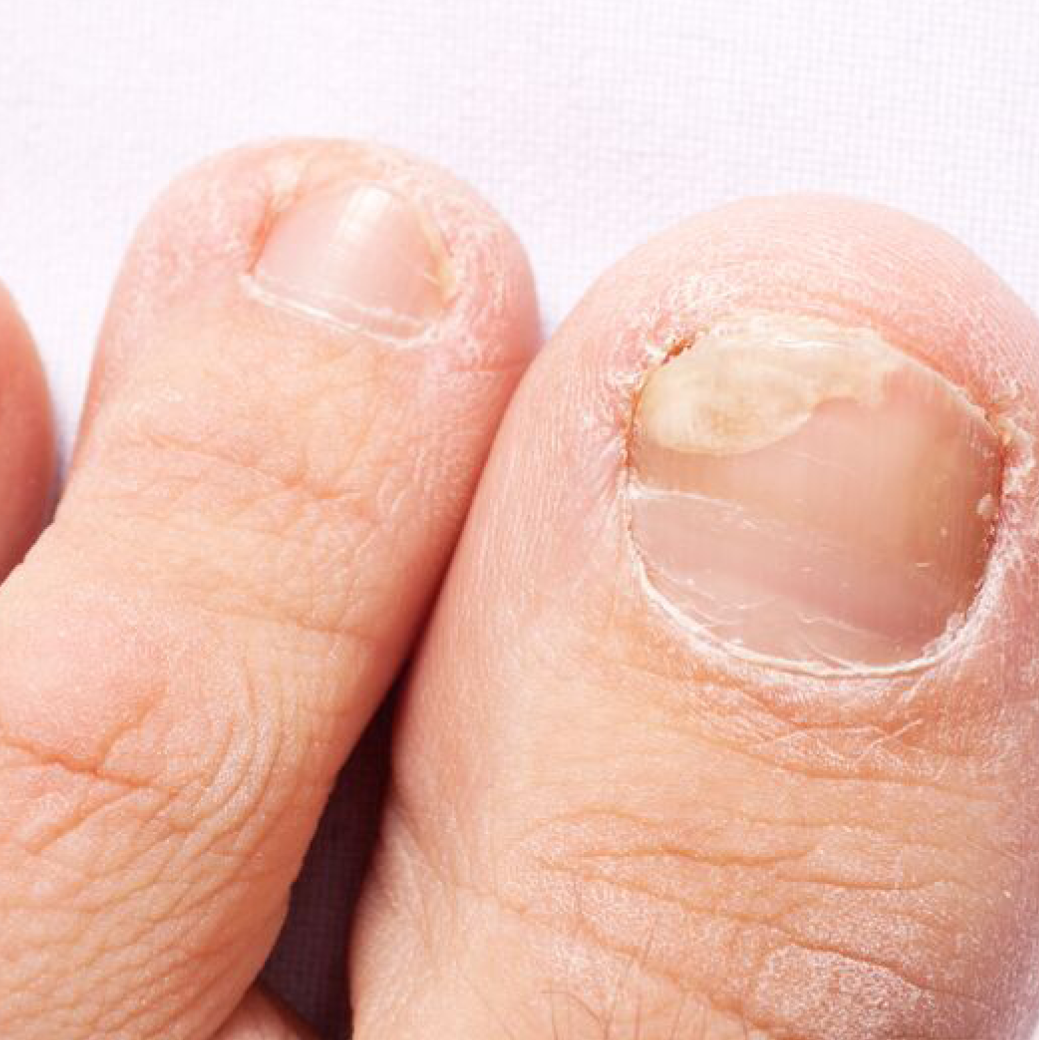
- Onicomicosis subungueal lateral distal: la más frecuente. Suele empezar con una decoloración blanquinosa, amarillenta o parduzca en una esquina distal de la uña, en la mayoría de casos en el dedo gordo del pie. La infección se extiende gradualmente por toda la lámina ungueal y hacia la cutícula. Son frecuentes la hiperqueratosis subungueal y la onicólisis. La acumulación de desechos queratósicos entre la lámina y el lecho ungueal es la causa de la decoloración de la uña. La gran mayoría están provocadas por rubrum.
- Onicomicosis superficial blanca: se caracteriza por la aparición de manchas blancas, mates y blandas en la superficie de la lámina ungueal. Sin tratamiento, pueden expandirse centrífugamente y abarcar toda la superficie de la lámina ungueal. El agente causal más frecuente es mentagrophytes.
- Onicomicosis subungueal proximal: se trata de un subtipo poco frecuente que afecta la parte proximal de la uña, alrededor de la cutícula, y que se extiende distalmente. Este subtipo aparece en personas con sistemas inmunitarios debilitados y es a menudo un marcador del síndrome de la inmunodeficiencia adquirida (SIDA). Ejemplos de organismos que pueden provocar este tipo de onicomicosis son rubrum, especies del género Fusarium o Aspergillus, y C. albicans.
- Onicomicosis endonyx: afecta solo el interior de la lámina ungueal, sin invadir el lecho ungueal. Se manifiesta con decoloración y división o rotura de la uña, sin hiperqueratosis. La gran mayoría están causadas por Trichophyton soudanense.
- Onicomicosis distrófica total: se trata de una destrucción total de la lámina ungueal que resulta en un lecho ungueal engrosado, arrugado y cubierto de desechos queratósicos. Suele ser una manifestación de una onicomicosis subungueal distal lateral o bien proximal en etapa terminal.
- Onicomicosis de patrón mixto: se caracteriza por la presencia de dos o más de los subtipos arriba mencionados. Las combinaciones más frecuentes se dan entre la onicomicosis superficial blanca y la onicomicosis subungueal distal lateral o la onicomicosis subungueal proximal.
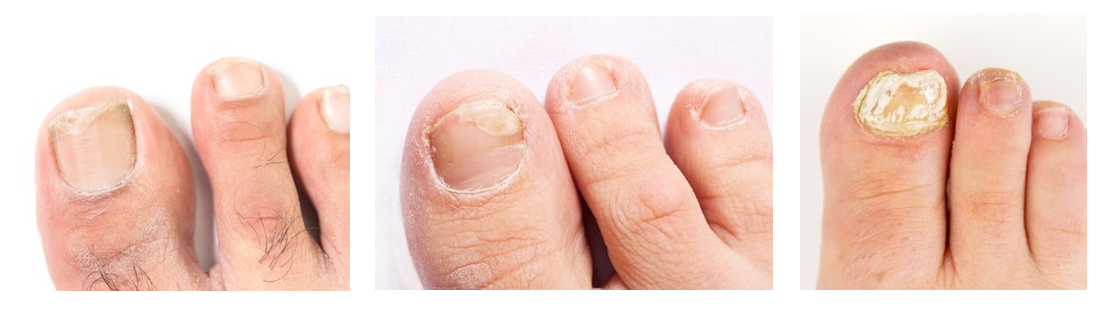
Figura 2. De izquierda a derecha, onicomicosis leve, moderada y grave.
Fuente: Almirall.
Diagnóstico de la onicomicosis
En las guías clínicas se establece la necesidad de realizar el diagnóstico médico de las onicomicosis mediante pruebas de laboratorio antes de iniciar el tratamiento. Esto permite un diagnóstico más preciso. Algunas de las técnicas de laboratorio empleadas para tal fin son2:
- Preparado de hidróxido de potasio: técnica rápida que se puede realizar en el consultorio. Es poco sensible y no permite la identificación precisa del hongo.
- Cultivo fúngico: técnica precisa que permite identificar el agente causal, pero requiere 3 o más semanas para obtener el resultado y tiene una elevada tasa de falsos negativos.
- Histopatología: confirma la presencia de hongos, pero no los identifica con precisión. Requiere equipos de laboratorio especializados.
- PCR: Permite la identificación del hongo causante y los resultados se obtienen en 48 horas. Sin embargo, es una técnica cara.
- Citometría de flujo: es muy específica y permite identificar el hongo causante. No obstante, es una técnica cara.
Asimismo, el médico tiene que realizar un diagnóstico diferencial para distinguir la onicomicosis de patologías como la psoriasis ungueal, traumatismos y onicogriposis (deformación de las uñas en forma de garra)1.
Complicaciones de la onicomicosis
La desfiguración de las uñas secundaria a la onicomicosis y los síntomas asociados pueden provocar malestar a nivel psicológico y social, así como limitaciones funcionales, lo que repercute negativamente en la calidad de vida de las personas con onicomicosis. En concreto, si las uñas están gravemente dañadas, los pacientes pueden experimentar dolor crónico o dolor agudo exacerbado por estímulos como pueden ser cortarse las uñas o la presión ejercida por el calzado o la ropa de cama1.
Las onicomicosis pueden servir también como reservorio de infecciones fúngicas cutáneas recurrentes (p. ej., tinea pedis, tinea cruris, tinea corporis). Además, en pacientes diabéticos u inmunodeprimidos, la onicomicosis puede incrementar el riesgo de infecciones bacterianas como la celulitis. También pueden derivar en pérdida de la uña, daño tisular, osteomielitis y síndrome séptico1,5.
REFERENCIAS BIBLIOGRÁFICAS:
- Goldstein AO, Bhatia N. Onychomycosis: Epidemiology, clinical features, and diagnosis [actualizado 30 jul 2021; citado 12 ene 2022]. En: UpToDate [internet]. Waltham (Massachusetts, EE. UU.): UpToDate, Inc. c2021. Aprox. 49 pantallas. Disponible en: https://www.uptodate.com/contents/onychomycosis-epidemiology-clinical-features-and-diagnosis
- Gupta AK, Stec N, Summerbell RC, Shear NH, Piguet V, Tosti A, et al. Onychomycosis: a review. J Eur Acad Dermatology Venereol [Internet]. Sep 2020 [citado 12 ene 2022];34(9):1972–90. Disponible en: https://doi.org/10.1111/jdv.16394
- Leung AKC, Lam JM, Leong KF, Hon KL, Barankin B, Leung AAM, et al. Onychomycosis: An Updated Review. Inflamm Allergy Drug Targets [Internet]. May 2020 [citado 12 ene 2022];14(1):32. Disponible en: https://doi.org/10.2174/1872213X13666191026090713
- Lipner SR, Scher RK. Onychomycosis: Clinical overview and diagnosis. J Am Acad Dermatol [Internet]. 27 jun 2018 [citado 16 feb 2022];80(4):835–51. Disponible en: https://doi.org/10.1016/j.jaad.2018.03.062
- Bodman MA, Krishnamurthy K. Onychomycosis. [Actualizado 3 ago 2021; citado 12 ene 2022]. En: Statpearls [Internet]. Treasure Island, FL (EE. UU.): StatPearls Publishing; c2021. Aprox 13 pantallas. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK441853/
Atención al paciente
El tratamiento de la onicomicosis consiste en la administración de antifúngicos orales o tópicos o de tratamientos físicos. Factores como el agente causal de la infección, la gravedad de esta, los efectos adversos, interacciones o contraindicaciones de la medicación y las preferencias del paciente influyen en la elección del tratamiento. En los niños se suele preferir el tratamiento tópico, porque tienen una lámina ungueal más fina y la velocidad de crecimiento de la uña suele ser mayor que en los adultos1.
Tratamiento farmacológico de onicomicosis por dermatofitos
En general, en onicomicosis leves o moderadas por dermatofitos (p. ej., onicomicosis subungueal distal lateral con £50 % de la uña afectada, sin invasión de la matriz ni de la lúnula [ver Figura 1 de la sección «Actualización sobre la patología»]), se pueden utilizar tanto el tratamiento tópico como el sistémico1. Sin embargo, por sus escasos efectos secundarios, el tratamiento tópico debe ser el primero a considerarse en casos de candidosis, en dermatofitosis con <50 % de la lámina ungueal afectada y en algunos casos de hongos oportunistas. También puede considerarse su uso como complemento al tratamiento sistémico2,3.
En cambio, es necesario acudir al tratamiento sistémico —que puede complementarse con tratamiento tópico2— en onicomicosis más graves (p. ej., onicomicosis subungueal distal lateral con afectación de >50 % de la uña o con invasión de la matriz o la lúnula, en onicomicosis subungueal proximal o en onicomicosis distrófica total)1,3. Para la onicomicosis superficial blanca, dada la localización superficial de la infección, el tratamiento tópico suele ser suficiente1.
1.- De leve a moderada
- Tratamiento oral
Terbinafina: tratamiento oral de primera línea. Tiene actividad fungicida. En una revisión sistemática y metanálisis se observó que la terbinafina es superior a los azoles (hallazgo de calidad moderada)1. La posología en adultos es de 250 mg al día durante 6 semanas (onicomicosis en las manos) o 12 semanas (onicomicosis en los pies)1. No se recomienda en niños4. Sus efectos adversos más comunes (clasificados como muy frecuentes) son la cefalea, las erupciones o la urticaria, los trastornos gastrointestinales, las artralgias y las mialgias. También pueden dar lugar a trastornos hepatobiliares y a otras reacciones raras pero graves, como el síndrome de Stevens-Johnson. Está contraindicada en personas con insuficiencia renal grave o insuficiencia hepática crónica o activa1,4.
Itraconazol: antifúngico azólico con actividad fungistática. Se presenta como una alternativa cuando el tratamiento con terbinafina no se tolera o ha fracasado1. Tampoco se recomienda en niños, a no ser que el posible beneficio supere el posible riesgo5. En adultos, se pueden seguir dos pautas de tratamiento1,5:
– Tratamiento pulsátil: 200 mg cada 12 horas durante una semana, seguido de un descanso de 3 semanas. Se recomienda repetir esta pauta 2 veces para las onicomicosis de las manos y 3 veces para las de los pies1,5.
– Tratamiento continuo: 2 cápsulas al día durante 3 meses. La respuesta clínica óptima se alcanza a los 6-9 meses de haber terminado el tratamiento1,5.
Sus efectos adversos más comunes (clasificados como frecuentes) son la cefalea, el dolor abdominal y las náuseas. También puede dar lugar a hepatotoxicidad grave, aunque es una reacción adversa rara. Está contraindicado en pacientes con disfunción ventricular (p. ej., insuficiencia cardíaca congestiva [ICC] o antecedentes de ICC) y en embarazadas1,5.
- Tratamiento tópico
Ciclopirox (barniz al 8 %): tiene actividad frente a dermatofitos, levaduras y mohos1. Es fungicida, fungistático, esporicida6 y, frente a algunas bacterias, bactericida según la concentración7,8. En el mercado hay comercializados barnices de uñas hidrosolubles y no hidrosolubles. La principal ventaja de los primeros es que no necesitan eliminarse periódicamente con disolventes o productos abrasivos (p. ej., limas), sino que lavarse cuidadosamente las uñas con agua es suficiente. Los hidrosolubles se aplican una vez al día sobre toda la uña afectada, en unos 5 mm de la piel circundante y, si es posible, por debajo del borde de la uña. Se recomienda aplicarlos por la noche, antes de acostarse, porque el tratamiento no debe lavarse por lo menos en seis horas tras la aplicación. La duración del tratamiento es de 48 semanas y este se tolera bien6.
Existe una laca hidrosoluble (hidrolaca) de ciclopirox que ha demostrado ser más eficaz que las lacas de ciclopirox convencionales y las de amorolfina:
En un ensayo clínico comparativo y aleatorizado con grupos paralelos y enmascaramiento doble de 48 semanas de duración, con 120 pacientes, se comparó la eficacia de una hidrolaca de ciclopirox al 8 % (P-3051) frente a una laca de amorolfina al 5 %. Se trató a los pacientes con amorolfina 2 veces a la semana o con ciclopirox 1 vez al día. A las 48 semanas de tratamiento, la hidrolaca de ciclopirox resultó ser significativamente más eficaz que la de amorolfina (curación completa: 35,0 % en el grupo tratado con P-3051 frente al 11,7 % en el grupo tratado con amorolfina [p<0,001])9.
En otro estudio clínico aleatorizado y comparativo con tres grupos (hidrolaca de ciclopirox al 8 % [P-3051], laca convencional de ciclopirox al 8 % y placebo) y con 467 pacientes, se concluyó que la hidrolaca de ciclopirox al 8% resultó ser significativamente más eficaz que la laca convencional de ciclopirox al 8% (curación completa: 12,7% en el grupo tratado con P-3051 frente al 5,8 % en el grupo tratado con laca convencional de ciclopirox al 8 % (p<0,05). La hidrolaca de ciclopirox al 8 % también fue mucho más activa y mejor tolerada que la laca de uñas ciclopirox de referencia en el tratamiento a largo plazo de la onicomicosis10.
Asimismo, en una revisión de Cochrane de 2020, se concluyó que hay evidencia de calidad moderada para respaldar que la hidrolaca de ciclopirox al 8 % (P-3051) es probablemente más eficaz que una laca convencional de ciclopirox al 8 % y que una laca de amorolfina al 5 % para curar por completo una onicomicosis en los pies (es decir, para que la uña vuelva a tener un aspecto normal y se hayan eliminado los hongos)11.
Amorolfina (barniz al 5 %): actúa frente a dermatofitos, levaduras, hongos dismórficos y varios hongos filamentosos y dematiáceos1. Tiene actividad fungicida y fungistática (pero no esporicida)12. Se aplica una vez por semana —lo que puede facilitar la adherencia al tratamiento— después de limar la superficie ungueal con una lima desechable y limpiarla con alcohol. El tratamiento suele durar unos 6 meses para uñas de las manos y de 9 a 12 meses para las de los pies. El tratamiento con amorolfina es más eficaz si se combina con antifúngicos orales como la terbinafina1.
Tioconazol (barniz al 28 %): tiene actividad frente a dermatofitos y levaduras, aunque se han identificado cepas de Candida albicans, C. glabrata, C. krusei, C. tropicalis y C. parasilopsis que son resistentes a tioconazol o que han disminuido la sensibilidad al fármaco. Se aplica 2 veces al día sobre la zona afectada de la uña y el pliegue ungueal adyacente. La duración del tratamiento es de aproximadamente 6 meses, aunque en algunos pacientes puede prolongarse hasta 12 meses13.
Dada la posología y la larga duración de estos tratamientos tópicos, es importante ayudar al paciente a cumplir su tratamiento, ofreciéndole herramientas de apoyo a la adherencia terapéutica.
2.- De moderada a grave
Tratamiento oral con terbinafina (tratamiento oral de primera línea) o itraconazol (alternativa cuando el tratamiento con terbinafina no se tolera o fracasa)1.
3.- Onicomicosis superficial blanca (OSB)
En la mayoría de los casos el tratamiento consiste en eliminación mecánica (es decir, raspando la lámina ungueal superficial) seguida de la administración de un antifúngico tópico durante unos meses (según la respuesta clínica). Sin embargo, si se da junto con otros subtipos de onicomicosis o se origina en el pliegue proximal ungueal, el tratamiento sistémico puede ser de elección1.
Tratamiento farmacológico de onicomicosis por levaduras o mohos no dermatofitos
Los tratamientos tópicos poseen cierta actividad frente a levaduras y mohos no dermatofitos. Por ejemplo, levaduras como Candida albicans y Candida parapsilosis, así como mohos como Scopulariopsis brevicaulis, Aspergillus spp. y Fusarium solani son sensibles a ciclopirox1,6. Por sus escasos efectos secundarios, el tratamiento tópico debe ser el primero a considerar en casos de candidosis3.
A nivel de tratamiento oral, el itraconazol es el de elección (misma posología que en onicomicosis por dermatofitos). La terbinafina oral también puede ser eficaz en algunos casos1.
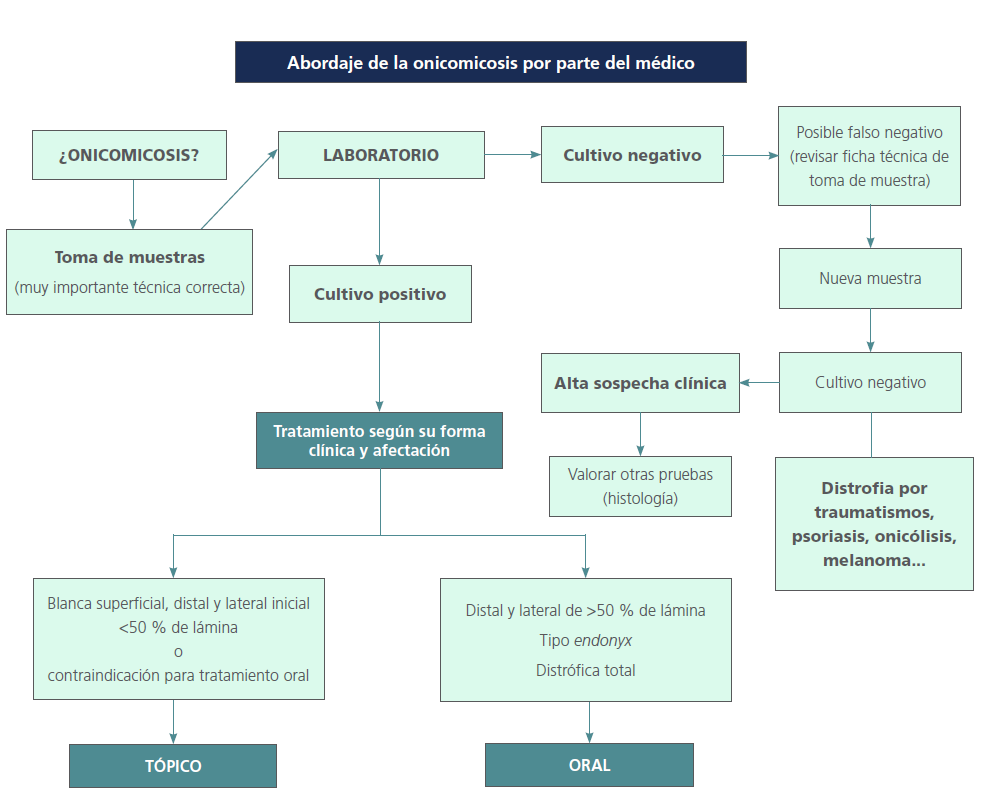
Figura 1. Algoritmo de manejo y tratamiento de la onicomicosis por parte del médico.
Fuente: adaptado de Pinto Pena L, Batalla Sales M. Onicomicosis. 2018 [citado 14 ene 2022]. En: Medicina de Familia (AMF) – Sociedad Española de Medicina de Familia y Comunitaria (semFYC) [Internet]. Barcelona (España): AMF-semFYC; c2022. Aprox. 18 pantallas. Disponible en: https://amf-semfyc.com/web/article/2214
Otros tratamientos
Otras intervenciones terapéuticas (en general, menos frecuentes) para la onicomicosis son:
- Fluconazol oral (150 a 300 mg, una vez por semana). Estudios comparativos directos han demostrado que es menos eficaz y eficiente que itraconazol y terbinafina1.
- Pomada de bifonazol con urea (10 mg/g + 400 mg/g). Está indicada para el tratamiento de las onicomicosis, cuando se busca la avulsión química de la uña acompañada de actividad fúngica. Normalmente, este tratamiento dura entre 1 y 2 semanas; una vez que se ha levantado la uña infectada, se aplica una crema de bifonazol, una vez al día, durante unas 4 semanas14.
- Pomada para masaje pectoral con eucalipto, alcanfor, mentol, timol, aceite de trementina, aceite de nuez moscada y hoja de cedro. En un estudio con 18 pacientes, la aplicación diaria de este producto en la uña durante 48 semanas dio lugar a una remisión clínica y micológica en el 22 % de los casos (4 pacientes). Hacen falta más estudios para determinar la eficacia de este preparado en el tratamiento de las onicomicosis1.
- Resina de Picea abies (un abeto de Noruega). En un estudio aleatorizado, con 73 pacientes con onicomicosis (el 46 % de ellos con onicomicosis distrófica total), se comparó la administración de una laca con esta resina al 30 % durante 9 meses, una laca de amorolfina al 5 % durante 9 meses y 250 mg de terbinafina oral durante 3 meses. Las tasas de curación completa a los 10 meses fueron similares para las lacas de amorolfina y resina (8 % y 13 %, respectivamente), pero inferiores a las de la terbinafina (56 %)1.
- Otros: láser, terapia fotodinámica, cirugía y administración de fármacos tópicos mediante iontoforesis1.
Cambios en el estilo de vida
La instauración de ciertos hábitos o medidas higiénico-dietéticas puede contribuir a prevenir las onicomicosis y las reinfecciones. Asimismo, también puede ser beneficiosa durante el tratamiento15,16. Para más información sobre estas medidas higiénico-dietéticas, ver los apartados «¿Cómo puedo prevenir la micosis ungueal?» y «¿Cómo se trata la micosis ungueal?» de la sección «Información a pacientes»).
El papel del farmacéutico
La atención farmacéutica en la onicomicosis debe enfocarse a:
- Recomendar al paciente la adopción de medidas higiénico-dietéticas que contribuyan a mejorar los resultados del tratamiento y prevenir reinfecciones.
- Explicar al paciente cómo administrarse correctamente el tratamiento, ya sea este tópico u oral.
- Velar por el cumplimiento del tratamiento, ofreciendo herramientas de apoyo a la adherencia terapéutica.
- Detectar problemas relacionados con los medicamentos (PRM). Detectar posibles interacciones medicamentosas, reacciones adversas, contraindicaciones, dosis inadecuadas o falta de eficacia del tratamiento, entre otros posibles PRM.
- Derivar al médico cuando se considere oportuno (por ejemplo, para realizar un diagnóstico preciso de onicomicosis o en caso de detectar PRM).
- Coordinarse con médicos, enfermeros y podólogos para ofrecer una atención integral al paciente con onicomicosis.
REFERENCIAS BIBLIOGRÁFICAS:
- Goldstein AO, Bhatia N. Onychomycosis: Management. [actualizado 20 nov 2020; citado 14 ene 2022]. En: UpToDate [Internet]. Waltham (Massachusetts, EE. UU.): UpToDate, Inc. c2022. Aprox. 30 pantallas. Disponible en: https://www.uptodate.com/contents/onychomycosis-management
- Baran R, Kaoukhov A. Topical antifungal drugs for the treatment of onychomycosis: an overview of current strategies for monotherapy and combination therapy. J Eur Acad Dermatology Venereol [Internet]. Ene 2005 [citado 16 feb 2022];19(1):21–9. Disponible en: https://doi.org/10.1111/j.1468-3083.2004.00988.x
- Del Pozo Losada J, Rodríguez López-Sangil A. Guía clínica de onicomicosis. [Actualizado 13 nov 2017; citado 28 ene 2022]. En: Fisterra [Internet]. Barcelona (España): Elsevier España SLU; c2022. Aprox. 5 pantallas. Disponible en: https://www.fisterra.com/guias-clinicas/onicomicosis/#28174
- Ficha técnica Lamisil 250 mg comprimidos. [citado 14 ene 2022]. En: Centro de Información de Medicamentos (CIMA) de la Agencia Española de Medicamentos y Productos Sanitarios Madrid (AEMPS) [Internet]. Madrid (España): AEMPS. c2017. [9 p.]. Disponible en: https://cima.aemps.es/cima/dochtml/ft/59435/FT_59435.html
- Ficha técnica Sporanox 100 mg cápsulas. [citado 14 ene 2022]. En: Centro de Información de Medicamentos (CIMA) de la Agencia Española de Medicamentos y Productos Sanitarios Madrid (AEMPS) [Internet]. Madrid (España): AEMPS. c2017. [26 p.]. Disponible en: https://cima.aemps.es/cima/dochtml/ft/59343/FT_59343.html
- Ficha técnica Ony-Tec 80 mg/g barniz de uñas medicamentoso. [citado 14 ene 2022]. En: Centro de Información de Medicamentos (CIMA) de la Agencia Española de Medicamentos y Productos Sanitarios Madrid (AEMPS) [Internet]. Madrid (España): AEMPS. c2017. [7 p.]. Disponible en: https://cima.aemps.es/cima/dochtml/ft/72143/FT_72143.html
- Gupta A, Gupta AK, Plott T. Ciclopirox: A broad-spectrum antifungal with antibacterial and anti-inflammatory properties. Int Soc Dermatology Int J Dermatology [Internet]. 27 ago 2004 [citado 16 feb 2022];43:3–8. Disponible en: https://doi.org/10.1111/j.1461-1244.2004.02380.x
- Carlson-Banning KM, Chou A, Liu Z, Hamill RJ, Song Y, Zechiedrich L. Toward Repurposing Ciclopirox as an Antibiotic against Drug-Resistant Acinetobacter baumannii, Escherichia coli, and Klebsiella pneumoniae. PLoS One [Internet]. 23 jul 2013 [citado 16 feb 2022];8(7):e69646. Disponible en: https://doi.org/10.1371/journal.pone.0069646
- Iorizzo M, Hartmane I, Derveniece A, Mikazans I. Ciclopirox 8% HPCH Nail Lacquer in the Treatment of Mild-to-Moderate Onychomycosis: A Randomized, Double-Blind Amorolfine Controlled Study Using a Blinded Evaluator. Ski Appendage Disord [Internet]. 2015 [citado 14 ene 2022];1(3):134–40. Disponible en: https://www.karger.com/Article/FullText/441569
- Baran R, Tosti A, Hartmane I, Altmeyer P, Hercogova J, Koudelkova V, et al. An innovative water-soluble biopolymer improves efficacy of ciclopirox nail lacquer in the management of onychomycosis. J Eur Acad Dermatol Venereol [Internet]. Jul 2009 [citado 16 feb 2022];23(7):773–81. Disponible en: https://doi.org/10.1111/j.1468-3083.2009.03164.x
- Foley K, Gupta AK, Versteeg S, Mays R, Villanueva E, John D. ¿Los tratamientos tópicos y con dispositivos son efectivos en pacientes con infecciones micóticas de las uñas de los pies? 24 ene 2020 [citado 24 ene 2022];(1). En: The Cochrane Database of Systematic Reviews [Internet]. Hoboken (Nueva Jersey, EE. UU.): John Wiley & Sons, Inc. c2022. 6 p. Disponible en: https://www.cochrane.org/es/CD012093/SKIN_los-tratamientos-topicos-y-con-dispositivos-son-efectivos-en-pacientes-con-infecciones-micoticas-de. º Art. CD012093.
- Mendoza N, Palacios C, Cardona N, Gómez LM. Onicomicosis: afección común de difícil tratamiento Onichomycosis: common condition of difficult treatment Rev Asoc Colomb Dermatol Artículo de Revisión. Rev Asoc Colomb Dermatol [Internet]. 2012 [citado 16 feb 2022];20(2):149–58. Disponible en: https://revistasocolderma.org/sites/default/files/onicomicosis_afeccion_comun_de_dificil_tratamiento.pdf
- Ficha técnica Trosid 280 mg/ml barniz de uñas medicamentoso. [citado 14 ene 2022]. En: Centro de Información de Medicamentos (CIMA) de la Agencia Española de Medicamentos y Productos Sanitarios Madrid (AEMPS) [Internet]. Madrid (España): AEMPS. c2017. [4 p.]. Disponible en: https://cima.aemps.es/cima/dochtml/ft/58758/FT_58758.html
- Ficha técnica Canesmycospor Onicoset 10 mg/g + 400 mg/g pomada. [citado 16 feb 2022]. En: Centro de Información de Medicamentos (CIMA) de la Agencia Española de Medicamentos y Productos Sanitarios Madrid (AEMPS) [Internet]. Madrid (España): AEMPS. c2017. [8 p.]. Disponible en: https://cima.aemps.es/cima/dochtml/ft/59748/FT_59748.html
- Family Doctor [internet]. Leawood (Kansas, Estados Unidos): American Academy of Family Physicians; c2021. Tiña de las uñas; [actualizado 26 ene 2021; citado 17 dic 2021]; [aprox. 6 pantalles]. Disponible en: https://es.familydoctor.org/condicion/infecciones-micoticas-en-las-unas/#preguntas
- Mayo Clinic [internet]. Rochester (Minesota, Estados Unidos): Mayo Foundation for Medical Education and Research; c1998-2021. Hongos en las uñas – Síntomas y causas; 29 jul 2021 [citado 17 dic 2021]; [aprox 4 pantallas]. Disponible en: https://www.mayoclinic.org/es-es/diseases-conditions/nail-fungus/symptoms-causes/syc-20353294
Recursos online y Apps
Existen diferentes webs dirigidas a profesionales sanitarios, diseñadas para facilitar el abordaje de los pacientes con onicomicosis, así como webs y aplicaciones para dispositivos móviles dirigidas a pacientes, que tienen por objetivo proporcionarles información y herramientas que les permitan seguir correctamente su tratamiento o realizar cambios en su estilo de vida.
Recursos online
- Para profesionales
En su sitio web, la Societat Catalana de Medicina Familiar y Comunitaria (CAMFIC) pone a nuestra disposición un documento en español con tablas sobre infecciones fúngicas cutaneomucosas, en las que se resumen la clínica y los principales tratamientos de la onicomicosis candidiásica y la onicomicosis causadas por dermatofitos.
Fisterra es un sitio web dirigido a profesionales de atención primaria y orientado a la consulta y la formación. En él se encuentran múltiples guías clínicas sobre patologías, entre las cuales destaca la de onicomicosis, en la que se resumen las principales características de la enfermedad y se habla de su diagnóstico, pronóstico y tratamiento.
Sociedad Española de Médicos Generales y de Familia
El boletín Mi Piel de la Sociedad Española de Médicos Generales y de Familia (SEMG) es una publicación para la formación dermatológica de médicos de atención primaria. Sin embargo, contiene información de interés para farmacéuticos comunitarios, como es el caso del artículo sobre onicomicosis presente en su primer número, de junio de 2020, en el que se revisan varios aspectos de las onicomicosis, entre los cuales los agentes patógenos y las características clínicas de sus infestaciones, así como los tratamientos disponibles para erradicarlas.
La web del Servicio Riojano de Salud aloja una Guía de actuación en dermatología que contiene información sobre onicomicosis candidásica y onicomicosis por dermatofitos. A pesar de estar destinada a médicos de atención primaria, contiene información sobre los tipos de onicomicosis y su tratamiento, de interés para farmacéuticos comunitarios.
- Para pacientes
En el sitio web de la Mayo Clinic se da información en español para pacientes sobre la onicomicosis, dividida en dos apartados: síntomas y causas, y diagnóstico y tratamiento.
En el sitio web de la Biblioteca Nacional de Medicina de los Estados Unidos hay un artículo en español con información general sobre las infecciones micóticas de las uñas.
La web para pacientes de la American Academy of Family Physicians contiene un artículo con información sobre onicomicosis, escrito en español. En él se abordan los síntomas, causas, diagnóstico, prevención, medidas higiénico-dietéticas y tratamiento de la enfermedad, entre otros.
El sitio web de la Clínica Universitaria Navarra ofrece una amplia información sobre todo tipo de patologías y medicamentos. Cuenta con una página destinada a la candidiasis (en la que se habla de onicomicosis candidiásica) e información sobre los fármacos empleados para tratar infecciones fúngicas.
Esta página de la Biblioteca Nacional de la Salud de Estados Unidos contiene un artículo informativo (en español) sobre la onicomicosis dirigido a pacientes, con información general sobre la patología.
American Academy of Dermatology
La American Academy of Dermatology (AAD) expone en su sitio web información en inglés sobre onicomicosis. Además, ha elaborado el vídeo «Cómo prevenir y curar hongos en las uñas», disponible en español en YouTube.
Apps
- Para pacientes
Recordatorio de Medicamentos y Pastillas: Medisafe
Aplicación que permite registrar todos los medicamentos que debe tomar el paciente y establecer recordatorios para no olvidar las tomas, por lo que en este caso resulta muy útil para mejorar la adherencia al tratamiento antifúngico. La aplicación crea un informe de progreso, que el paciente puede enviar a su médico o farmacéutico.
Información a pacientes
La micosis ungueal es una infección en las uñas causada por hongos. Es una enfermedad frecuente que puede afectar varias uñas de las manos o los pies y suele manifestarse con cambios de color o engrosamientos en las uñas, entre otros síntomas1.
Para prevenir y tratar esta afección es fundamental mantener una correcta higiene de las manos y los pies y evitar la humedad en estas zonas1,2.
Su tratamiento suele incluir el uso de medicamentos tópicos (principalmente barnices para las uñas, cuya aplicación exige un poco de disciplina debido a la larga duración de estos tratamientos) o, en casos de onicomicosis grave, medicamentos orales (en los que la supervisión médica durante el tratamiento resulta fundamental)3.
¿Qué es la micosis ungueal?
La micosis ungueal es una infección de las uñas causada por hongos. También se la conoce como onicomicosis o tiña ungueal. Es una enfermedad frecuente que puede afectar una o más uñas de las manos, aunque aparece más a menudo en las uñas de los pies1.
La infección está causada por la exposición a determinados hongos. El más frecuente es el tipo de hongo llamado dermatofito, aunque las levaduras —como la cándida— y otros mohos también pueden provocarla1.
Los hongos crecen cuando los pies están en un entorno cálido y húmedo (por ejemplo, debido al sudor por el uso de calcetines y botas de trabajo) e ingresan en la uña a través de grietas en ella2. La micosis ungueal puede contagiarse de una uña a otra. Sin embargo, el contagio entre dos personas es poco frecuente1.
A pesar de que la micosis ungueal puede ocurrir en personas de cualquier edad, es más común en adultos mayores de 60 años (debido a una menor circulación sanguínea en sus pies, más años de exposición a hongos y un crecimiento ungueal más lento) y en hombres. También ocurre más a menudo en personas con sudoración intensa o antecedentes de infección por hongos en la piel de los pies (pie de atleta). Asimismo, andar descalzo en lugares públicos húmedos (como piscinas, gimnasios o sus vestuarios), tener una pequeña lesión en la piel o las uñas, padecer una enfermedad en la piel (como la psoriasis) o tener diabetes, problemas de circulación o un sistema inmunitario debilitado aumenta el riesgo de sufrir micosis ungueal1,2.
La mayoría de las veces, la micosis ungueal empieza con una mancha blanca o amarilla debajo de la punta de una uña y, a medida que la infección prolifera, las uñas se ven más afectadas1,2,4:
- cambian de color (por lo general, de blanco a amarillo amarronado);
- oscurecen, debido a la acumulación de residuos debajo de estas;
- pierden el brillo;
- están frágiles (quebradizas), descamadas, irregulares o dentadas;
- están engrosadas;
- se separan del lecho ungueal;
- se curvan hacia arriba o abajo, o cambian de forma;
- tienen un olor ligeramente desagradable.
En casos graves, la infección puede ser dolorosa o dañar las uñas de forma permanente2. En personas con el sistema inmunitario debilitado por la administración de ciertos medicamentos o debido a una enfermedad, la infección podría extenderse a otras partes del cuerpo1.
¿Cómo puedo prevenir la micosis ungueal?
Las formas de prevenir la micosis ungueal incluyen1,2:
- Lavarse las manos y los pies con regularidad.
- Cortarse las uñas en forma recta y utilizar una lima para suavizar sus bordes y limar las áreas gruesas. Desinfectar el cortaúñas después de cada uso.
- Usar calcetines que absorban el sudor y cambiarlos a diario o siempre que estén húmedos o mojados.
- Elegir calzados fabricados con materiales transpirables y descartar los viejos o tratarlos con desinfectantes o antifúngicos en polvo o en esprái. Evitar usar calzado que presione los dedos.
- En las piscinas y vestuarios, utilizar calzado.
- Elegir salones de uñas que utilicen herramientas de manicura o pedicura esterilizadas para cada cliente. No utilizar esmaltes de uñas ni uñas postizas.
- Limpiar la ducha, la bañera y el baño con regularidad.
¿Cómo se trata la micosis ungueal?
Además de adoptar los hábitos preventivos mencionados, los siguientes también pueden ayudar a frenar la propagación de la micosis ungueal2:
- lavarse las manos después de tocar una uña infectada;
- mantener las uñas cortas y limar las áreas engrosadas;
- usar cortaúñas y limas distintos para uñas sanas e infectadas, y
- usar guantes impermeables para evitar entrar el contacto con líquidos al realizar tareas como lavar los platos, pero usarlos de algodón para el resto de tareas que no conlleven una exposición a la humedad.
Si las estrategias de cuidado personal y los productos de venta libre en farmacias (sin receta) no han funcionado, es necesario acudir al médico para que este paute un tratamiento, el cual dependerá de la gravedad de la afección y del tipo de hongo que la haya causado. Normalmente consiste en la administración de pomadas o barnices de uñas antifúngicos por vía tópica (para aplicarlos directamente en la uña) o de antifúngicos por vía oral3.
Los barnices de uñas suelen aplicarse durante aproximadamente un año, a diario o dos veces a la semana, dependiendo del producto, por lo que el uso de alarmas puede ser muy útil para seguir el tratamiento de forma correcta. Los tratamientos por vía oral son más cortos (de 6 a 12 semanas), pero aun así el resultado final del tratamiento no se aprecia hasta que la uña ha crecido y se ha renovado por completo. La administración de antifúngicos por vía oral tiene que estar supervisada por un médico o podólogo, quienes pueden pedir análisis de sangre de control para garantizar la seguridad del tratamiento3.
REFERENCIAS BIBLIOGRÁFICAS:
- Mayo Clinic [internet]. Rochester (Minesota, Estados Unidos): Mayo Foundation for Medical Education and Research; c1998-2021. Hongos en las uñas – Síntomas y causas; 29 jul 2021 [citado 17 dic 2021]; [aprox 4 pantallas]. Disponible en: https://www.mayoclinic.org/es-es/diseases-conditions/nail-fungus/symptoms-causes/syc-20353294
- Family Doctor [internet]. Leawood (Kansas, Estados Unidos): American Academy of Family Physicians; c2021. Tiña de las uñas; [actualizado 26 ene 2021; citado 17 dic 2021]; [aprox. 6 pantalles]. Disponible en: https://es.familydoctor.org/condicion/infecciones-micoticas-en-las-unas/#preguntas
- Mayo Clinic [internet]. Rochester (Minesota, Estados Unidos): Mayo Foundation for Medical Education and Research; c1998-2021. Hongos en las uñas – Diagnóstico y tratamiento; 29 jul 2021 [citado 17 dic 2021]; [aprox 4 pantallas]. Disponible en: https://www.mayoclinic.org/es-es/diseases-conditions/nail-fungus/diagnosis-treatment/drc-20353300
- MedlinePlus [internet]. Rockville (Maryland, Estados Unidos): Biblioteca Nacional de Medicina de Estados Unidos; c1997-2021. Infección micótica de la uña; [revisado 10 nov 2020; citado 17 dic 2021]; [aprox. 3 pantallas]. Disponible en: https://medlineplus.gov/spanish/ency/article/001330.htm
Bibliografía
Fecha de elaboración del material: Marzo 2022
Síguenos en: Social Hub